Kalkkinen pyelonefriitti
Kalkukykyinen pyelonefriitti on munuaisten pyelocaliceal-järjestelmän tulehduksellinen vaurio, jonka kivi muodostaa tai tukee. Oireita ovat nimelliskipu, heikkous, akuutissa muodossa — hypertermia ja vilunväristykset, dysuria. Diagnoosi perustuu laboratoriotutkimusmenetelmiin: OAM, OAC, takaisin kylvö, kivin kemiallinen analyysi. Instrumentaalimenetelmistä käytetään munuaisten ultraääntä, vatsan ja lantion kontrastin kierteistä CT: tä. Hoito urodynamiikan ja pienten kalkkuloiden selvän rikkomuksen puuttuessa on konservatiivinen, monimutkaisissa tapauksissa — kirurginen, virtsan kulun palauttamiseksi yhdistettynä antibioottihoitoon.
- syistä
- synnyssä
- luokitus
- Oireita kalkkipitoisesta pyelonefriitista
- komplikaatioita
- diagnostiikka
- Laskimoisen pyelonefriitin hoito
- Ennuste ja ennaltaehkäisy
Yleistä tietoa
Kultaisen pyelonefriitin yleinen esiintyvyys kasvaa vuosittain 0,5–5,3%. Lähinnä diagnoosi on 20-50-vuotiaita. Miehillä patologiaa kirjataan useammin, mikä liittyy mahdollisesti hormonaalisiin muutoksiin. Tauti on uusiutuvassa muodossa, minkä vuoksi kliinisen urologian asiantuntijat pitävät etusijalla riittävän ICD: n ja sydämen pyelonefriitin metafylaksiaa. Hoidon monimutkaisuus johtuu siitä, että patogeeniset mikro-organismit edistävät kivien muodostumista, ja jos kivi muodostui ilman infektiota, infektio ja sitä seuraava tulehduksellinen reaktio voimistavat sen kasvua ja uusien kiveiden muodostumista.
syistä
Suurin syy pyelocaliceal-rakenteen tulehdukseen munuaiskivitaudin yhteydessä on patogeenisen mikrofloora sekundaarinen kiinnittyminen urostaasin taustaan. Siellä on noidankehä: Uronephrolithiasis voi kehittyä olemassa olevan pyelonefriitin kanssa, ja tulehdus myötävaikuttaa kivien muodostumiseen. Kivet eroavat suolakoostumuksestaan, samoin kuin prosesseista, jotka johtivat tietyn tyyppisen kiveksen muodostumiseen. Munuaisten tulehduksen riski kasvaa henkilöillä, joilla on immunosuppressio, jonka ICD: n perheen historia on vähentänyt, kun he asuvat alueilla, joilla on huonolaatuista vettä. Patologian provosoi:
- Oksalaattien munuaiskivitauti. Hyperkalsiurian ja hyperoxalurian syynä on lisääntynyt oksalaattien kulutus ruokavaliossa, jossa on runsaasti punajuuria, papuja ja tummanvihreitä vihanneksia, ylimääräinen C-vitamiini, sappihappojen imeytymiseen liittyvät sairaudet tai krooninen ripuli (Crohnin tauti, ohutsuolen oireyhtymä, vatsanleikkauksen jälkeiset tilanteet). Etyleeniglykolimyrkytystä ja pyridoksiinivajausta pidetään mahdollisina laukaisevina kalsiumoksalaatin synteesille, mikä laukaisee kivellisen tulehduksen kehittymisen. Tämä on yleisin munuaiskivitautityyppi (80%).
- Fosfaatin nefrolitiaasi. Tyypin 1 hyperparatyreoosi ja munuais tubulaarinen asidoosi johtavat kalsiumfosfaattirakkujen muodostumiseen. Primaariselle hyperparatyreoosille on tunnusomaista lisäkilpirauhashormonin aktiivisuuden lisääntyminen lisäkilpirauhasten lisääntyessä sen erittymisessä. Toissijainen hyperparatyreoosi tapahtuu vasteena veren kalsiumpitoisuuden pienenemiselle; pahanlaatuisia kasvaimia havaitaan lisäkilpirauhasen proteiinin erittyessä. Yleisiä syitä ovat autoimmuunisairaudet, hyperkalsiuria ja fosfamidia ja litiumia sisältävät lääkkeet.
- Virtsahappokivet. Muodostunut hyperurikemian ja hyperurikoosurian kanssa. Hyperurikemia on virtsahappopitoisuuden nousu veren seerumissa (≥ 7 mg / dl miehillä; ≥ 6,0 mg / dl naisilla), kun otetaan huomioon sen ylituotanto pahanlaatuisissa kasvaimissa, hemolyyttinen anemia ja lisääntynyt puriinien saanti (alkoholi, proteiini). Hyperurikoosuria — lisääntynyt virtsahapon erittyminen> 800 mg / päivä miehillä,> 750 mg / päivä naisilla. Nefrolitiaasiin liittyy laskimoinen pyelonefriitti (90-95%), kihti (25%). Muodostumia virtsahapposuoloista on 10%.
- Struviittikivet. Virtsan kulkeutuminen jatkuvasti toimivan katetrin avulla aiheuttaa suuren ureaasia tuottavien bakteerien saastumisriskin: protea mirabilis, Klebsiella, ureaplasma urealitikum, mikä johtaa jatkuviin virtsateiden infektioihin. Patologiat, jotka rikkovat virtsan kulkua (virtsajohtimen puristuminen vatsaontelosta, infravesikaalinen tukkeuma, kasvaimet, virtsajohtimen venttiilit), monimutkaistuvat palautusjäähdytyksellä struviittikivien muodostumisen myötä, ja niihin liittyy sekundaarinen tulehdus.
- Kystiini kivet. Autosomaaliseen resessiiviseen häiriöön, jolla on metabolisia häiriöitä, on tunnusomaista kaksiemäksisten aminohappojen puutteellinen erittyminen suolistossa tai munuaisissa tubulaarisesti. Nämä mekanismit toimivat perustana kystiinirakkujen muodostumiselle. Löydettiin 1% tapauksista. Esimerkkejä sairauksista ovat fenyyliketonuria, kystinuria. Joillakin potilailla on todettu samanaikaista sydämen aiheuttamaa tarttuvaa pyelonefriittia, mutta metabolisesta nefropatiasta tulee munuaisten vajaatoiminnan syy.
Sekundäärisen pyelonefriitin kehittymiselle on useita altistavia tekijöitä. Diureetit lisäävät virtsahapon erittymistä, mikä myötävaikuttaa kivien kasvuun ja tehostaa perifokalista tulehduksellista reaktiota. Käyttäytymistekijöistä erotetaan vähäinen nesteen saanti, runsaasti puriiniemäksistä runsaasti ruokavaliota ja istuva elämäntapa. Hypotermia ja urolitiaasi, ekstragenitaalinen infektio, mekaaniset vammat (rappeutuminen, ravistava ajo) voivat johtaa samanaikaisen pyelonefriitin pahenemiseen.
synnyssä
Kalkukyvä pyelonefriitti on toissijainen suhteessa kivien muodostumiseen, kehittyy heikentyneen virtsan poistumisen vuoksi lantiosta. Täydellinen lohko provosoi märkätä tulehdusta lisäämällä voimakkaasti pulmonaarista painetta. Virtsan virtaus jatkuu lantioon, aiheuttaen sen laajentumisen, johon liittyy kipua. Prostaglandiinisynteesi aktivoituu, munuaisten verenvirtaus kasvaa, glomerulaarinen suodatus. Ylemmän virtsateiden supistuva toiminta paranee biologisesti aktiivisten aineiden vaikutuksella, sitten tulee koordinaatio ja sitten atonia.
Urostaasi aiheuttaa vakavia hemodynaamisia häiriöitä, jotka johtavat iskemiaan, perinephral kuidun turvotukseen ja kudoksen hypoksiin. Urodynamiikka kärsii 90%: lla tapauksista potilailla, joilla on uronefrolitiaasi, jonka seurauksena bakteerit, niiden aineenvaihduntatuotteet ja vasoaktiiviset aineet kerääntyvät munuaisiin. Korkea hydrostaattinen paine tehostaa uropatogeenien jakautumista munuaisten ja verenkiertoon. Sisäisillä ja putkimaisilla palautusjäähdytyksillä, jotka edistävät tartunnan saaneen virtsan injektiota verenkiertoon ja virtsaputkiin, on erityinen merkitys tulehduksen kehittymiselle.
luokitus
Kalkukyvä pyelonefriitti voi olla yksipuolinen tai kahdenvälinen, jälkimmäistä esiintyy 30%: lla tapauksista. Muodossa se on aina toissijainen, aineenvaihduntahäiriöillä prosessi havaitaan yleensä molemmissa munuaisissa. Pitkäaikaiseen urolitiaasiin ja tulehdukseen liittyy krooninen munuaisten vajaatoiminta. Munuaiskivi voi olla yksi tai useampi, niiden koot ovat vaihtelevia, korallin nefrolitiaasin ollessa kulma kattaa koko pyelocaliceal-järjestelmän. Seuraavat muodot erotetaan virtauksen luonteen perusteella:
- Terävä . Kliinisen kuvan aiheuttaa yleensä nesteen riittämätön virtaus CLS: stä esteen taustaa vasten. Mitä vakavampi tukkeuma, sitä voimakkaammat oireet. Prosessi on usein yksipuolinen, kaksisuuntaisen munuaisen osallistuminen on mahdollista, koska hematogeenisesti uropatogeenit vaikuttavat naapurielimeen, joka toimii lisääntyneellä kuormalla.
- Piilevä . Kuppeihin ja lantioon sijoittuneet istuvat kivekset häiritsevät harvoin virtsan poistumista, mutta provosoivat virtsateiden supistuvan toiminnan, iskemian, dekoordinointia. Tulehduksellinen prosessi on hidas, ilmaistuja oireita ei useinkaan esiinny, pahoinvoinnin merkkejä arvioidaan muutoksilla virtsa-analyysissä.
- Krooninen . Oireet ilmenevät, kun kivekset liikkuvat, kun ne kasvavat tai syntyy uusia. Analyysimuutoksista huolimatta lämpötilareaktiota ei yleensä havaita, yleinen terveydentila kärsii hieman.
Koska pyelonefriitti on aktiivinen ICD: n taustalla, se on joko aktiivisessa vaiheessa tai epätäydellisen kliinisen ja laboratoriovähennysvaiheen vaiheessa; testien normalisointi ja pahenemisvaiheiden lievittäminen ovat mahdollisia vasta kivien poistamisen, massiivisen mikrobilääkehoidon ja ennaltaehkäisevien toimenpiteiden jälkeen. Aktiivisella prosessilla verrattuna piilevään kulkuun on suurempi todennäköisyys siirtyä kutistuneeksi munuaiseksi tai sydämen pyonefroosiksi, jota joissakin luokituksissa pidetään sekundaarisen pyelonefriitin tuloksena.
Oireita kalkkipitoisesta pyelonefriitista
Kliiniset oireet riippuvat useista tekijöistä: urodynaamisten häiriöiden vakavuudesta, tulehduksen aktiivisuudesta, esteen sijainnista. Piilevässä muodossa ei ole oireita. Akuutti tulehduksellinen prosessi ilmenee kuumana, jossa on valtavia vilunväristyksiä, sameaa virtsaa (joskus verta) munuaiskoliikkikohtauksen jälkeen, dysuria. Hematuria osoittaa kiveiden liikkumista, hautajaisten alusten repeämää. Yleisiä oireita ovat heikkous, päänsärky, tuki- ja liikuntaelinten kipu. Ilmavaivat, pahoinvointi ja oksentelu havaitaan aurinkosähkön ärsytyksen takia.
Lihaskouristukset, lisääntynyt peristaltika, paikalliset tulehdukset ja turvotus edistävät kipua aktivoimalla kemoreseptoreita ja ärsyttämällä hermopäätteitä. Aistien voimakkuus riippuu kipurajasta, munuaisten ja virtsajohtimen hydrostaattisen paineen muutoksen nopeudesta ja muutoksen asteesta. Virtsanjohtimen peristaltika, kivien muuttoliike pahentaa kipua. Potilas ilmoittaa usein maksimaalisen kivun paikan, mikä voi olla tukkeuman sijainti sekundaarisessa pyelonefriitissä. Kipu säteilytetään vaihtelevasti, mikä liittyy kiveksen sijaintiin.
komplikaatioita
Kultaisen pyelonefriitin komplikaatiot voivat olla akuutteja tai kroonisia. Virtsanjohtimien kahdenvälisellä tukkeutumisella kehittyy akuutti munuaisten vajaatoiminta. Jos esiintyy ennenaikaista apua tai antibakteeristen lääkkeiden nimittämistä ilman tukkeutumisen lupaa, bakteriotoksinen sokki tai urosepsis on mahdollista. Infektio voi levitä munuaisista läheisiin kudoksiin peri- ja paranefriitin (vatsakudoksen tulehduksen) kehittyessä.
Kroonisiin komplikaatioihin sisältyy jatkuva valtimoverenpaine, huonosti reagoiva lääkekorjaukseen, hydronefroottinen muutos (vaikeissa tapauksissa sydämen pyonefroosi) ja kroonisen munuaisten vajaatoiminnan lisääminen. Urolitiaasin toistuvat relapsit, samanaikainen tulehdus johtavat munuaisten sekundaariseen rypistymiseen. Joskus hemodialyysi on ainoa mahdollinen hoitomuoto, koska aineenvaihduntahäiriöissä munuaisensiirto ei ole aina mahdollista.
diagnostiikka
Diagnoosin päätarkoitus on määrittää ylempien virtsateiden tukkeutumisaste potilaan hoitotaktiikan määrittämiseksi. Potilaalla on perheen historia, syömistavat ja hän on kiinnostunut samanaikaisesta patologiasta ja lääkityksestä. Ensisijaisiin toimintoihin kuuluvat visualisointitekniikat ja laboratoriotestit, joiden tarkoituksena on selvittää tulehduksellisen reaktion vakavuus, munuaisten toiminnan säilyttäminen. Diagnostinen algoritmi sydämen tulehdukselliselle prosessille:
- Instrumentaalinen tutkimus . Munuaisten ultraääni osoittaa kivien läsnäolon (65%), sydänsairauden laajenemisasteen, virtsajohtimen tilan. Menetelmä on parempi raskaana oleville naisille ja lapsille. Erittyvä urografia on mahdollista analyysin mukaan vain, jos munuaisten tukkeutumisen merkkejä ei ole. Ohjelmat antavat kuvan molempien munuaisten toiminnallisesta kyvystä, VMP: n poikkeavuuksista, mutta ne eivät aina näytä kiveksiä. Aikuisille valittu tutkimus on retroperitoneaalisen tilan CT, jonka avulla voit arvioida kivien tiheyttä, niiden sijaintia ja anatomisia piirteitä.
- Laboratoriotutkimus . Suuri määrä leukosyyttejä ja bakteereita virtsan yleisanalyysissä ei aina korreloi prosessin vakavuuden kanssa; täydellisen laboratoriovähennyksen saavuttaminen munuaiskivien avulla on usein mahdotonta. Erittäin tärkeätä jatkohoidossa on virtsan pH, kiteiden mikroskopia. Laskennan koostumuksen tutkiminen erittäin luotettavasti antaa mahdollisuuden selvittää rakenteelliset perusteet. Taustan lisääminen on tarpeen patogeenien määrittämiseksi. Aineenvaihdunnan arviointi on suositeltavaa toistuvan munuaiskivitautien suhteen: tutkitaan kalsiumin, fosforin, virtsahapon pitoisuus.
Tasausdiagnoosi suoritetaan akuutilla vatsalla: appendicitis (oikeanpuoleinen nefrolitiaasi), suolen tukkeuma, peritoniitti. Samanlaiset ilmenemismuodot voidaan havaita ei-obstruktiivisessa pyelonefriitissä, kystiitissä. Vatsan patologian poissulkemiseksi urologi nimittää kirurgin kuulemisen, vatsan elinten ultraääni suoritetaan samaan tarkoitukseen. Epäilyttävissä tapauksissa diagnostinen laparoskopia tehdään, varsinkin jos epäillään gynekologisia sairauksia.
Laskimoisen pyelonefriitin hoito
Ennen hoitotaktiikan määrittämistä selvitetään virtsan evakuointihäiriön laajuus. Hypertermia potilaalla, jolla on aiemmin diagnosoitu urolitiaasi, pysyvä munuaiskoliikka ovat indikaattorit urologisen sairaalan sairaalahoitoon. Enintään 7 mm: n kivet voivat sammua yksinään, potilaan tilaa tarkkaillaan dynamiikassa. Jos sonogrammi kasvattaa hydronefroottista muutosta ja laboratoriotestit osoittavat kreatiniinitasojen nousun — suositellaan aktiivista hoitotaktiikkaa. Patologian hoito voi olla konservatiivista tai kirurgista.
Lääkehoito
Ensisijaiset lääkkeet — antimikrobiset aineet, joilla on mahdollisimman laaja vaikutusspektri ja jotka soveltuvat empiirisiin tarkoituksiin. Samanaikainen munuaiskoliikki eliminoidaan antispasmeettien, kipulääkkeiden (joskus huumausaineiden), ei-steroidisten tulehduskipulääkkeiden kanssa. Räjähtävä terapia sisältää alfa-salpaajien nimittämisen. Hyvinvoinnin heikkeneminen, positiivisen dynamiikan puute — merkki kirurgisesta interventiosta, urologisesta manipuloinnista.
Kirurginen hoito
Kirurginen hoito vaatii 10-20% potilaista, mikä liittyy tarpeeseen palauttaa urodynamiikka. Orgaaniset kirurgiset leikkaukset ovat perusteltuja pyonefroosin, akuutin, märkään kivi-pyelonefriitin tapauksessa ilman hoitovastetta. Pielonefriitti, jonka kivet ovat yli 10 mm, ilmaistuna samanaikaisena tukkeena ja urosepsiksen uhkana tarkoittaa myös aktiivista lähestymistapaa:
- Kohdunkaulan stentti, munuaiskerros . Palliatiiviset toimenpiteet suoritetaan virtsateiden normalisoimiseksi, antibiootit, uroseptit ja litolyyttiset lääkkeet määrätään valmistumisen jälkeen. Stentti työnnetään munuaiseen transureraalisesti hoidon ja diagnostisen ureteropyeloskopian aikana. Epäonnistuneella virtsajohtimen stentimisyrityksellä muodostuu nefrostoma ultraäänivalvonnassa. Tulehduksen poistamisen jälkeen radikaalit leikkaukset ovat mahdollisia.
- Kalkkien poisto . Kehon ulkopuolinen sokkiaalto-litotripsia tehdään munuaisten ja virtsakivien kivien läsnäollessa ≤20 mm kulmaisen pyelonefriitin remission aikana. Tekniikka on vasta-aiheinen raskauden aikana, veren hyytymisjärjestelmän patologia, vaikea liikalihavuus. Ihonalainen nefrolitotomia sopii yli 20 mm: n kiveiden poistamiseen. Laparoskooppinen tai avoin pyelolithotomy, ureterolithotomy tehdään harvoin yllä olevien menetelmien tehottomuuden tai monimutkaisten kivien kanssa, joilla on suuri tiheys.
Ennuste ja ennaltaehkäisy
Elämänennuste on suotuisa hyvissä ajoin riittävän hoidon, aineenvaihduntahäiriöiden korjaamisen ja lääketieteellisen suosituksen mukaisesti. CRF, akuutti munuaisten vajaatoiminta, munuaisten ryppy, uusiutuva kurssi vaikuttavat negatiivisesti lopputulokseen. Urolitiaasin uusiutumisaste saavuttaa 50% viiden vuoden aikana, 70% tai enemmän 10 vuoden kuluessa. Ureterolitiaasin ensimmäisen jakson jälkeen toistuva kivinmuodostus on 14%, 35% ja 52% 1, 5 ja 10 vuoden ajan.
Ennaltaehkäisyyn kuuluu juomajärjestelmän vahvistaminen, laihduttaminen kivien kemiallisesta rakenteesta riippuen, litolyyttisten lääkkeiden, uroseptisten lääkkeiden ottaminen. Aputoimenpiteenä voidaan käyttää kasviperäisiä lääkkeitä. Urologi tai nefrologi rekisteröi potilaat lääkärinhoitoon, ja hänellä on tarkkailtava virtsan, veren ja biokemiallisten parametrien määritystä, ultraäänitutkimusta 6–12 kuukauden välein. Yhtä tärkeää on puhdistaa hyvissä ajoin kaikki tarttuvat fokukset — hoitaa karioisia hampaita ja kroonista uroinfektiota (eturauhastulehdus, kystiitti, uretriitti).
Kirjallisuus
1. Urolitiaasi. Kliiniset suositukset / toim. Lopatkina N.A. — 2013,2. Urolitiaasin patogeneesin, diagnoosin ja hoidon nykyaikaiset näkökohdat. Väitöskirjan tiivistelmä / Nazarov T.Kh. — 2009. 3. Nefrologia / toim. Tareeva E.M. — 2000.
Koodi ICD-10
N20

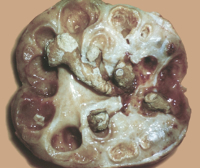 Kalkkinen pyelonefriitti
Kalkkinen pyelonefriitti