Visceral leishmaniasis (Kala-azar, Dum-dum-kuume, musta kuume)
Visceral leishmaniasis on krooninen tarttuva alkueläinsairaus, joka vaurioittaa maksaa ja pernaa, kehittyy anemiaa ja kakeksiaa. Muita oireita ovat kuume, turvotetut imusolmukkeet, ihon ilmentymät. Diagnoosi sisältää patogeenin tunnistamisen sisäelinten verestä ja biopsioista, harvemmin jyrsijän biotestien avulla, patogeenin vasta-aineiden etsimisestä. Hoito koostuu etiotrooppisten lääkkeiden (pääasiassa pentavalenttisen antimonin) kulusta ja elimistön toimintahäiriöiden korjaamisesta oireenmukaisena hoitona. Joissakin tapauksissa verensiirrot on ilmoitettu.
- syistä
- synnyssä
- luokitus
- Visceral Leishmaniasiksen oireet
- komplikaatioita
- diagnostiikka
- Visceraalisen leishmaniaasin hoito
- Ennuste ja ennaltaehkäisy
Yleistä tietoa
Visceral leishmaniasis (dum-dum-kuume, kala-azar, musta kuume) kuuluu alkueläinten aiheuttamiin tarttuviin infektioihin. Vuonna 1903 englantilainen patologi Leishman kuvasi yhdessä italialaisen tiedemiehen Donovanin kanssa elinvaurioiden morfologiaa ja eristää taudinaiheuttajan. Tutkijoiden kunniaksi tarttuva agentti sai nimensä Leishmania donovani. Sairaus on yleisin trooppisissa ja subtrooppisissa maissa, kausiluonteinen lisääntyminen riippuu kuljettajan elinkaaren ominaisuuksista ja laskee toukokuusta marraskuuhun.
syistä
Infektioiden aiheuttaja on Leishmanian yksinkertaisin loinen mikro-organismi. Infektioiden lähteet ja säiliöt ovat lämminverisiä luonnonvaraisia ja kotieläimiä (jyrsijöitä, orjia, kettuja, koiria), ihmisiä. Infektiopolku on pääosin tarttuva, kantajat ovat Phlebotomus-suvun naaraspuolisia hyttysiä. On olemassa todisteita yksittäisistä infektioista verensiirtojen aikana, Leishmanian siirtymisestä äidistä sikiöön, kun käytetään ei-steriilejä lääketieteellisiä instrumentteja ja neuloja huumausaineiden laskimonsisäisen annon aikana.
Kehityksessään Leishmanian täytyy käydä läpi kaksi vaihetta: bezggutikova ja flagellar ihmisen tai eläimen kehossa ja kantajassa. Amastigoty elää solujen sisällä, jättäen kyvyn liikkua, promasigotyillä on lippu aktiivisille liikkeille avaruudessa. Naisten hyttynen sisällä Leishmania lisääntyy aktiivisesti hyönteisten ruoansulatuskanavassa ja siirtyy sitten kouristukseen. Alle 5-vuotiaat lapset, nuoret miehet, maataloustyöntekijät, turistit, HIV-infektio ja onkopatologia ovat alttiimpia infektiolle.
synnyssä
Vektori-pureman kohdalla muodostuu primaarivaikutus granulooman muodossa, joka koostuu makrofageista, joissa on leishmaniaa, joka lisääntyy sisäpuolella, retikulosyyttejä, epiteelisoluja ja jättimäisiä soluja. Jonkin ajan kuluttua granuloomalle tapahtuu käänteinen kehitys, vähemmän arpeutumista ja patogeenejä makrofageissa, joissa on lymfia ja veren virtausta sisäelimiin. Immuunijärjestelmän normaalissa tilassa tapahtuu sairastuneiden solujen tuhoutuminen. Immuunipuutoksen tapauksessa Leishmania kertoo lisääntyneellä nopeudella, joka vaikuttaa parenkymaalisiin elimiin.
Tämä johtaa tulehduksellisiin muutoksiin, aktiiviseen fibroosiin ja elinten koon kasvuun. Histopatologisen tutkimuksen aikana maksakudos paljasti interlobulaarisen fibroosin ja hepatosyyttien rappeutumisen, imusolmukkeiden — alkion keskuksen dynaamisia muutoksia ja luuytimen aplaasia — alueita, pernan — massan atrofiaa, infarktivyöhykkeitä, nekroosia ja hemorragista infiltraatiota. Pitkällä viskoosisen leishmaniaasin läpimenolla esiintyy sisäelinten amyloosiota.
luokitus
Visceraalisen leishmaniaasin jakautuminen maaseutu- ja kaupunkilajeihin merkitsee erilaisia infektiolähteitä (kotieläimet ja luonnonvaraiset eläimet) sekä patologian vakavuutta — uskotaan, että kaupunkityypissä tauti on hyvänlaatuinen. Elimistön leishmaniaasi on akuutteja, subakuutteja ja kroonisia. Kaikkein suotuisimmalle kurssille on tunnusomaista krooninen muoto, tämän alkueläininfektion akuutti tyyppi esiintyy useimmiten lapsilla, joille on tunnusomaista oireiden nopea kehittyminen ja usein kuolemat. Subakuutin muunnelmassa komplikaatioiden esiintyminen on tyypillistä.
Visceral Leishmaniasiksen oireet
Inkubointijakso vaihtelee 20 päivästä 1 vuoteen, yleensä 3-5 kuukauteen. Taudin ilmentymiselle on ominaista asteittainen alkaminen, vaaleanpunaisen ihon papulin ulkonäkö patogeenin tuomispaikassa, vuorottelemalla depigmentaatiokohdan (leishmanoid) kanssa. On heikkoutta, väsymättömyyttä, ruokahaluttomuutta, laihtumista. Lisäksi lisätään jopa 39-40 ° C: n kuumetta, joka jatkuu korkean ja normaalin kehon lämpötilan vuorottelulla usean kuukauden ajan.
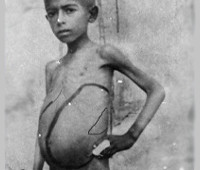
Kaikissa imusolmukkeiden ryhmissä on kivuton kasvu, mikä muuttaa niiden johdonmukaisuutta tiukasti joustavaksi. Viskoosista leishmaniaasia sairastavat potilaat havaitsevat lähes aina hypokondrioiden vakavuuden ja epämukavuuden. Taudin etenemisen yhteydessä havaitaan hepatosplenomegaliaa turvotuksen ja vatsan lisääntymisen myötä. Virtsan määrä vähenee. Verenvuotoa esiintyy hypersplenismin kehittymisen ja luuytimen vaurioitumisen yhteydessä. Hengenahdistus, suuontelon haavainen-nekroottinen leesio, ihon haju, heikentynyt uloste.
komplikaatioita
Yleisimmät komplikaatiot (trombohemorrhaginen oireyhtymä, granulosytopenia, agranulosytoosi) liittyvät hematopoieettisen järjestelmän vaurioitumiseen, mikä johtaa nielujen, suun limakalvojen ja ikenien nekroosiin (noma). Vatsakalvon leishmaniasisissa esiintyvä turvotus-assiittinen oireyhtymä johtuu maksan osallistumisesta, johon liittyy krooninen sydämen vajaatoiminta, ruoansulatuskanavan poikkeavuudet (enterokoliitti), nefriitti, heikentynyt libido, oligo-ja amenorrea. Bakteerien keuhkokuumeet ovat tyypillisiä kalvon korkean seisoinnin ja keuhkojen hengityskapasiteetin vähenemisen vuoksi. Harvinainen pernan repeämä, hemorraginen sokki ja DIC-oireyhtymä ovat harvinaisia komplikaatioita.
diagnostiikka
Leishmaniaasin viskoosisen muodon määrittäminen edellyttää tartuntataudin asiantuntijan tutkimista, ohjeiden mukaan muiden asiantuntijoiden kuuleminen. On tärkeää selventää potilaan kanssa se tosiasia, että se on maailman endeettisillä vyöhykkeillä viimeisten viiden vuoden aikana, rokotuksen olemassaolo leishmaniaasia vastaan, ammatillisen ammatin tyyppi. Laboratorio- ja instrumentaaliset menetelmät taudin todentamiseksi ovat:
- Fyysinen tutkimus. Objektiivisen tarkastelun aikana kiinnitetään huomiota ihon hellävaraisuuteen, kuivuuteen, ihon harvennukseen ja haavaumien esiintymiseen suuontelossa. Imusolmukkeet ovat tiheitä, laajennettuja, kivuttomia. Auscultationin aikana sydämen ääniä vaimentaa, kuulet takykardiaa, kuulla kohinaa ja keuhkoissa voidaan määrittää hengitysvaikeuksia. Vatsan palpointi on kivuton, pernan ja maksan koko kasvoi voimakkaasti. Usein havaittiin perifeeristä turvotusta, askites.
- Laboratoriotutkimukset . Leishmaniaasin merkkejä veren yleisessä analyysissä ovat anemia, poikilosytoosi, anisosytoosi, leukopenia, neutropenia, aneosinofilia, trombosytopenia ja ESR: n voimakas kiihtyminen. Biokemiallisia parametreja muutetaan ALT: n, AST: n, CRP: n, kreatiniinin ja urean lisäämisen suuntaan, hypoalbuminemia. Hyytymisaika on lisääntynyt. Virtsan yleisessä kliinisessä analyysissä virtsan sedimentin tiheys, proteinuuria ja hematuria lisääntyvät.
- Tartuntavälineiden tunnistaminen . Leishmanian havaitsemiseksi suoritetaan mikroskopia, kylvetään biologisia näytteitä ja verta, harvemmin hamstereita. Serologisen diagnoosin (ELISA) tarkoituksena on tunnistaa anti-leishmani-vasta-aineita. Montenegrossa olevan ihonsisäisen näytteen käyttö on epäsuora menetelmä, jolla varmistetaan diagnoosi elpymisen aikana, jota käytetään väestön epidemiologisissa tutkimuksissa.
- Instrumentaalitekniikat . OGK: n radiografia suoritetaan keuhkokuumeiden, tuberkuloosin vaurioiden sulkemiseksi pois. Vatsa-sonografia havainnollistaa maksan, pernan, portaalihypertensio-oireiden ja askitesen esiintymisen lisääntymistä. Imusolmukkeiden ultraääni ja biopsia, rintalastan puhkeaminen, luuytimen trepanobiopsia, diagnostinen torakoskooppi ja laparoskopia suoritetaan kuten on esitetty.
Sisäelinten leishmaniaasin differentiaalidiagnoosi suoritetaan malariaan, jolle on ominaista keltaisuus ja kolmikko «vilunväristykset ja kuume»; bruselloosi, jossa on lihas- ja liikuntaelimistön, hermoston, lisääntymis-, sydän- ja verisuonijärjestelmien ja ihon patognomoniset vauriot; lavantauti, jonka kliinisiä piirteitä ovat lavantauti, suhteellinen bradykardia ja suoliston pareseesi. Flunssa on ominaista akuutti ylähengitysteiden vaurioiden oireiden alkaminen ja tarttuminen sekä kausiluonteisuus kylmän kauden aikana.
Tuberkuloosi ilmenee pitkänä subfebrilisena tilana, harvoin kuivana yskänä ja patologiseen prosessiin osallistuvien elinten toimintahäiriöiden oireisiin; usein diagnoosi varmistetaan vain laboratorio- ja instrumentaalisilla tekniikoilla. Taudin kliinisten oireiden samankaltaisuutta havaitaan sellaisilla patologioilla, kuten leukemia ja lymfogranulomatoosi, jolloin nämä patologiat ovat verikokeiden ja luuytimen biopsioiden tiedot diagnostisiksi kriteereiksi. Kliinisesti sepsis on samankaltainen, mutta tavallisesti sillä on ensisijainen vaurio (haava, mädäntynyt muodostuminen jne.).
Visceraalisen leishmaniaasin hoito
Potilaat, joilla on tämä tauti, ovat sairaalassa. On välttämätöntä rajoittaa kosketuksen mahdollisuutta hyttysiä kohtaan, joten hyttysverkot asennetaan vuotojen yläpuolelle ja ikkunan aukkoihin. Sängyn lepo näkyy normaaleissa normaaleissa ruumiinlämpötiloissa 3-5 päivän ajan, koska pernan repeämisriski on huomattava, teräviä mutkia, kääntöjä ja yli 10 kg painavia nostopainoja ei suositella. Ruokavalio tarjoaa runsaasti kaloreita, proteiinipitoista ruokaa, veden kuormitus valitaan erikseen.
Visceraalisen leishmaniaasin etiotrooppiseen hoitoon tulisi sisältyä antimonivalmisteita (natriumstiboglukonaatti) tai pentamidiinia, miltefosiinia, liposomaalista amfoterisiiniä B. Jotkut tutkimukset ovat osoittaneet pentavalenttien antimonijohdannaisten terapeuttisen antamisen tehokkuuden yhdessä paromomysiinisulfaatin kanssa, samalla kun hoidon kestoa lyhennetään. Potilaita, joilla on komplikaatioita, HIV-infektiota, vakavia samanaikaisia sairauksia, suositeltiin antamaan amfoterisiini B: tä visceraalisen leishmaniaasin ensimmäisenä hoitona.
Vaikea anemia on merkki erytrosyyttien hemotransfuusioista, harvoin tarvitaan tromboosin ja luovuttajien leukosyyttien käyttöönottoa. Anemian korjaus on rauta-lisäaineiden pitkäaikainen käyttö indikaatioiden — pesäkkeitä stimuloivien tekijöiden mukaan. Oireelliseen hoitoon kuuluu vieroitus, antipyreettisten lääkkeiden (aspiriini — varoen), antibioottien lisääminen sekundaaristen infektioiden yhteydessä. Tärkeä osa hoitoa on turvotuksen torjunta, muun muassa hoitosuunnitelmaan sisältyvät diureetit ja albumiiniliuokset.
Ennuste ja ennaltaehkäisy
Varhaisen diagnoosin ennuste on suotuisa, lukuun ottamatta HIV-tartunnan saaneiden potilaiden sairauksia — tässä potilasryhmässä jopa heikosti patogeeniset leishmania-kannat aiheuttavat elinvaurioita. Hoidon kesto on 14-30 päivää, toipumisten tarkkailu kestää 4-6 kuukautta leishmaniaasin mahdollisten uusiutumisten vuoksi. 17%: lla potilaista, joita hoidettiin 5 vuotta elpymisen jälkeen, voidaan havaita kalsiumin jälkeisen ihon leishmaniaasin oireita, joiden diagnosointi- ja hoitoprotokollia ei ole lopullisesti kehitetty.
Erityinen ennaltaehkäisy on elävien rokotteiden suunniteltu käyttöönotto, jota suositellaan ihmisille, jotka asuvat tai suunnittelevat pitkiä tai lyhyitä oleskeluita endeemisillä alueilla, matkailijoita. Lääkkeen käyttöönotto on tehtävä talvella tai syksyllä vähintään kolme kuukautta ennen matkaa. Viskoosisten leishmaniaasin ehkäisemiseksi ei-spesifisiin toimenpiteisiin kuuluvat potilaiden oikea-aikainen havaitseminen, eristäminen ja hoito, hyttysverkkojen käyttö, koirien rokottaminen, kaatopaikkojen poistaminen, desinfiointi- ja deratisointitoimenpiteet. Hyttysten torjunta on myös kosteikkojen, kellarien ja vihannesten varastojen tyhjennys.
Kirjallisuus
1. Tartuntataudit. Kansallinen johto / toim. Vengerova Yu.Ya. — 2009.2. Kliininen parasitologia. Guide / ed. Lysenko A.Ya. — 2002.3. Lääketieteellinen parasitologia. Manual / ed. Chebysheva N.V. — 2012.4. Etiopian hoitotulos vuosilta 2001 — 2017: systemaattinen katsaus ja meta-analyysi / Eyob Alemayehu Gebreyohannes, Akshaya Srikant Bhagvathula, Tadesse Melaku Abegaz // Infect Dis Poverty — 2018 — №7.
Koodi
ICB -10 B55.0

 Visceral leishmaniasis
Visceral leishmaniasis