Oireyhtymä Schwamman-Diamond
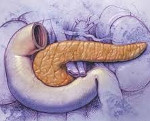
Syndrooma Shvahmana-Diamond — geneettinen patologia, ilmennyt haiman eritysvajaus, luuytimen häiriöt ja vakavat hematologiset muutokset. Ensimmäiset oireet (ripuli, ilmavaivat, vähentynyt ruokahalu, dystrofia, luuston muodonmuutos, anemia jne.) Rekisteröidään 5.-6. Kuussa täydentävien elintarvikkeiden käyttöönoton aikana. Tärkeimmät diagnostiset toimenpiteet: veren ja ulosteiden biokemiallinen ja yleinen analyysi, hormonaalitutkimukset, ultraäänitutkimus, vatsan ontelon elinten CT ja MRI, röntgenrakenne. Hoito on tarkoitettu kliinisten merkkien poistamiseen ja elämän ylläpitämiseen.
- Schwamman-Diamondin oireyhtymän syyt
- Schwamman-Diamond-oireyhtymän oireet
- Diagnoosi Schwamman-Diamond-oireyhtymästä
- Schwamman-Diamondin oireyhtymän hoito
Oireyhtymä Schwamman-Diamond
Syndrooma Shvahmana-Diamond — harvinainen perinnöllinen sairaus, jolle on ominaista haiman haima ja luuydinspesun toiminta. Tauti ilmentää katastrofaalisen kehityksen viivästymistä (henkistä, henkistä ja fyysistä), johon liittyy lisääntynyt infektioiden alttius. Taudin esiintyvyys on 1:50 000 syntynyt. Oireyhtymä on yleisempi pojissa. Ennuste on erittäin epäsuotuisa, koska useimmat potilaat eivät selviä 7 vuoteen.
Bodian ja Sheldon kuvasivat patologian vuonna 1964 potilailla, joilla oli haimainen perinnöllinen hypoplasia, kasvun hidastuminen ja pancytopenia. Samana vuonna Shvakhmon ja Diamond tutkivat yksityiskohtaisesti eksokriinisen haiman vajaatoimintaa ja luuytimen toimintahäiriötä tässä sairaudessa. Syndrooman manifestaatioiden monimuotoisuus edellyttää koordinoidun monitieteisen lähestymistavan patologian hoitoon, johon osallistuvat gastroenterologian, genetiikan ja pediatrian alan asiantuntijat.
Schwamman-Diamondin oireyhtymän syyt
Shvakhman-Diamondin oireyhtymän kehittymisen syy on geneettinen poikkeavuus. Patologian aiheuttaa yksi kromosomin 7 kohdista (SBDS-geeni), mutta sen periytyy autosomaalinen recessiivinen tyyppi eli molempien vanhempien on siirrettävä viallinen geeni lapselleen. Schwamman-Diamond-oireyhtymän satunnaisia tapauksia on myös kirjattu — niiden etiologiassa on tärkeä rooli sikojen ja Coxsackie-virusten vaikutuksista alkiokudokseen. Kliiniset merkit alkavat näkyä 5-6 kuukauden ajan synnytyksen jälkeen.
Vaikka SBDS-geenin tarkkaa toimintaa ei ole määritelty, sen mutaatio aiheuttaa kehityksen viivästymistä; haiman kudoksen rasva-rappeuma; luuytimen hypoplasiaa, mikä johtaa vakaviin hematologisiin muutoksiin.
Schwamman-Diamond-oireyhtymän oireet
Schwamman-Diamondin oireyhtymän kliiniset oireet ilmestyvät täydentävän ruokinnan (5-6 kuukauden) jälkeen. Ensimmäinen patologian oire on ripuli, tarkemmin sanottuna steatorrhea, jolle on ominaista huomattava lisääntyminen rasvan osuudessa jakkara. Taudin takia häiriintynyt uloste, ruokahalu pienenee ja ilmavaivat ilmenevät. Nämä merkit johtuvat haiman eritysfunktion riittämättömyydestä. Lisäksi on olemassa muita endokriinisiä häiriöitä, jotka johtavat subnanismin kehittymiseen — lyhytkasvu. Vähitellen luukudoksen degeneraatio kehittyy, lapsen fyysinen ja henkinen kehitys viivästyy. Useimmissa potilailla on todettu luuston epämuodostuma, johon liittyy syyttömiä murtumia.
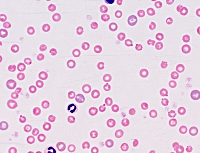
Ensimmäisenä päivänä lapsen elämän määräytyy muutoksia verenkuvassa: vähentynyt neutrofiilimäärä (neutropenia), punaisten verisolujen (anemia) ja verihiutaleiden vähentäneet jyrkästi (trombosytopenia), kaikki tämä yhdistettynä aivoverenvuotoon oireyhtymä (lisääntynyt verenvuoto taustalla hyytymishäiriöt). Potilaat altis kehittämään tartuntatautien eri elinjärjestelmien (hengitysteiden, virtsateiden, ihon, jne.).
Lievässä sairauden oireita, ei korostunut, jossa riittävää hoitoa, nämä potilaat kuolevat ennen 20 vuotta. Kun kliiniset oireet tulevat aikaisin ja nopeasti etenevä vaikea, mahdolliset hoitotoimenpiteet eivät anna myönteistä vaikutusta, nämä potilaat kuolevat hyvin varhain.
Diagnoosi Schwamman-Diamond-oireyhtymästä
Schwamman-Diamondin oireyhtymän diagnosointi ei ole vaikeaa, lapsipotilaan epäillään olevan patologinen sairaus ennaltaehkäisevän tutkimuksen aikana ja tyypillisten oireiden esiintyminen. Lääkäri kerää varovaisesti anamneesin, paljastaa krooniset sairaudet sekä tapaukset oireyhtymän seuraavassa lähimmäisistään. Koska ensimmäiset merkit liittyvät dyspeptisiin sairauksiin, myös gastroenterologi saattaa epäillä patologian.
Lopullisen diagnoosin tekemiseksi on välttämätöntä suorittaa instrumentaalisia ja laboratoriotutkimusmenetelmiä: ulostetta ja verianalyysiä, hormonaalisia tutkimuksia, CT, MRI, vatsan ontelon elinten ultraäänitutkimus, röntgenrakenne.
Ulosteiden analyysi paljastaa steatorea, yleinen veritesti — neutropenia, trombosytopenia, anemia ja joskus pancytopenia — kaikkien verisolujen määrän väheneminen. Biokemiallinen vertaanalyysi osoittaa metabolisten prosessien tilan sekä entsyymien pitoisuuden ja ominaisuuksien.
CT, MRI, vatsaontelon elinten ultraäänitutkimus paljastavat muutoksen haiman kudoksessa, nämä tutkimukset suoritetaan myös muiden ruoansulatusjärjestelmän sairauksien poissulkemiseksi. Luuston röntgen määrittelee luuston muodonmuutoksen asteen. Diagnoosin vahvistamisen jälkeen kaikille potilaille annetaan neurologin ja genetiikan kuuleminen.
Schwamman-Diamondin oireyhtymän hoito
Schwamman-Diamond-oireyhtymän hoidolla pyritään eliminoimaan haitalliset oireet ja ylläpitämään elintoimintoja. Kaikille potilaille on määrätty tiukka ruokavalio: ne rajoittavat rasvoja ja lisäävät proteiinisisältöä. Vaadittava korvaushoito, joka täydentää haiman puuttuvia entsyymejä. Kun on tartuntatautia, antibakteerisia lääkkeitä on määrätty. On myös tarpeen palauttaa verenkuva; Anemia hoidetaan onnistuneesti, muita muutoksia on vaikea korjata. Jos kehittyy vakava sairaus ja vaikea hematologisia häiriöitä, kulusta kemoterapiaa ja sädehoitoa, luuytimensiirron.
Shvakhman-Diamond -oireyhtymän ennuste on erittäin epäsuotuisa. Tilastojen mukaan potilaat kuolevat 7-10 vuodessa, harvoin elää jopa 20 vuotta. Tämä johtuu immuniteetin voimakkaasta vähenemisestä ja vakavien tartuntatautien kehittymisestä. Harvinaisissa tapauksissa patologian luonne muuttuu parannuksen suuntaan, pääsääntöisesti sekretorinen vajaus vähenee vähitellen, mutta hematologisia häiriöitä ei palauteta.
