Myrkyllinen lymfadeniitti
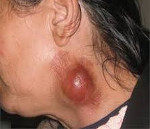
Myrkyllinen lymfadeniitti on epäspesifisen tai spesifisen etiologian imusolmukkeiden akuutti tulehdus, johon liittyy kurjakuoren muodostuminen. Sille on ominaista laajentumisen, tiivistymisen, tuskallisen alueen kärsimys, ihon punoitus, vaihtelun oireiden esiintyminen, kuume ja muut kehon myrkytyksen merkit. Diagnoosi suoritetaan kliinisen tutkimuksen, laboratorio- ja instrumentaalitekniikoiden avulla (USDG, imusolmukkeiden CT, puhkaisu). Hoito on monimutkainen — kirurginen avaaminen ja painopisteen kuntoutus, lääkehoito, fysioterapia.
- syistä
- synnyssä
- luokitus
- Oireita kurpitseva lymfadeniitti
- komplikaatioita
- diagnostiikka
- Röyhtäisen lymfadeniitin hoito
- Ennuste ja ennaltaehkäisy
Yleistä tietoa
Pehmeän kudoksen patologian joukossa akuutti lymfadeniitti siirtyy yhteen ensimmäisistä paikoista. Röyhtäisten muotojen esiintyminen on 20–35% tulehdussairauksien kokonaismäärästä. Enintään 46,5% lapsista on otettu sairaalahoitoon monimutkaisen lymfadeniitin kanssa, joka johtuu imunestejärjestelmän rakenteellisesta ja toiminnallisesta epäkypsyydestä ja diagnostisista virheistä. Epäspesifistä prosessia leimaa syksy-talvi ja kevätkausi. Eräiden spesifisten lymfadeniittien jakautumisella (rutto, tularemia, punkki-enkefaliitti) on selkeä maantiede (Kaukoidä, Keski-Aasia, Kiina, Afrikka).
syistä
Merkittävin aiheuttaja (94% tapauksista) on stafylokokki (kultainen, epiderminen) — monokulttuurina tai yhdistelmänä streptokokkien, Escherichia coli -bakteerien, anaerobien kanssa. Taudin etiologinen ominaisuus muuttuu jatkuvasti, mikä liittyy uusien kantojen syntymiseen, antibioottien vastustuskyvyn lisääntymiseen. Tarkempi tutkimus imusolmukkeiden sisällöstä mahdollistaa virusten (Epstein-Barr, sytomegalovirus), klamydian tunnistamisen. Spesifisiä variantteja esiintyy mykobakteerien, vaalean treponeman, Toxoplasman, sieni-kasviston osallistumisen yhteydessä.
Suppuratiivinen lymfadeniitti on melkein aina toissijainen, mikä johtuu tarttuvien tekijöiden leviämisestä ensisijaisesta keskittymästä imusolmukkeisiin tai verisuoniin. Tulehdusreaktion lähde ovat eri lokalisoinnin patologiset olosuhteet:
- Hammaslaitteiston infektiot . Odontogeenisten häiriöiden osuus yleisinä etiologisina tekijöinä on 47% ei-spesifisistä patologisista muodoista. Hammaslääketieteessä submandibulaaristen ja submentaalisten alueiden tappio on seurausta alveoliitista, periodontitista, periostitista ja leuan osteomyeliitista.
- ENT-elinten sairaudet . Ne ovat toiseksi yleisin syy — tonnilogeeniset ja otogeeniset prosessit annetaan neljänneksellä tapauksista. Kohdunkaulan ja submandibulaaristen imusolmukkeiden tulehdus on angina (lacunar, peritonsilliitti, orofaryngeaalinen paise), nielutulehdus, adenoidiitti. Absessiolosuhteisiin liittyy myös otitis media, mastoidiitti, akuutti sinuiitti.
- Ihon ja pehmytkudosten patologia . Ihotautilääkkeissä lymfadeniitti esiintyy mikrobien ekseeman, pyoderman (furuncle, carbuncle, ecthyma), infiltraatio-suppuratiivisen trichophytian, erysipelasin seurauksena. Kirurgit kohtaavat solmujen, joilla on tartunnan saaneita haavoja, paiseita ja flegmonia, panuliininen vaurio. Tällainen reaktio on ominaista tromboflebiitille, osteomyeliitille (jos läpimurto on fistuloiden muodostuessa).
- Virtsateiden sairaudet . Purulent inguinal lymphadenitis viittaa useimmiten sukupuolitauteihin. Mukana oireet lantion elinten (klamydia, ureaplasmosis, gonorrhea), perinumin sukuelinten ja ihon (vulvitis, balanitis, herpes) tulehdussairauksiin.
Lapsilla on yhteys ihastuttavan tulehduksen ja akuuttien hengitystieinfektioiden, scarlet feverin, mononukleoosin välillä. Joillakin potilailla erityinen infektio on syynä: tuberkuloosi, syfilis, toksoplasmoosi. Imusolmukkeet vaikuttavat tularemian, rutto, aktinomykoosin ja useiden muiden sairauksien taustalla. Infektioon verrattuna traumaattisten tekijöiden rooli on merkityksetön — jos mikrobit tunkeutuvat suoraan solmuun avoimen haavan kautta, niin primaarinen lymfadeniitti todetaan. Potilaiden paiseen vaara kasvaa yksilöissä, joilla kehon yleinen reaktiivisuus heikkenee (hypotermia, toistuva ja pitkäaikainen stressi, immuunipuutos, krooniset sairaudet).
synnyssä
Tulehdus on osoitus solmujen suoja-toiminnasta. Aluksi prosessi on luonteeltaan reaktiivinen tai serotoninen, johon liittyy turvotus, verisuonten ruuhkautuminen, viivästynyt imusolmuke. Infektion jatkokehitys johtaa taudinaiheuttajan tunkeutumiseen lymfoidisiin rakenteisiin. Solu-elementtien lisääntymistä havaitaan: lymfosyyttien (enimmäkseen epäkypsät), neutrofiilien ja makrofagien määrä lisääntyy. Mikrobit ja eksotoksiinit stimuloivat leukosyyttien kemotaksista ja niiden kuolemasta (mukaan lukien fagosytoosi), johon liittyy pusun muodostuminen. Yleensä morfologiset muutokset rajoittuvat kapseliin, mutta on olemassa vaara, että ympäröivät alueet ovat proteolyyttisten entsyymien vaikutuksen alaisia.
luokitus
Akuutin suppuratiivisen lymfadeniitin luokittelu, jota käytetään käytännön kirurgiassa, on tarkoitettu heijastamaan kliinisen diagnoosin patologisen tilan luonnetta. Jotta saataisiin kattavia tietoja muutoksista, otetaan huomioon seuraavat kriteerit:
- Etiologia . Alkuperän mukaan ne tuottavat toissijaisen (tarttuvan) ja primäärisen (traumaattisen) prosessin. Mikrobimuodot ovat puolestaan epäspesifisiä ja spesifisiä. Jälkimmäisiä edustavat tuberkuloosiset, syphilitiset, sienimuunnokset.
- Läpäisyreitti . Infektiokohdan sijainnista riippuen lymfadeniitti jakautuu odontogeeniseksi (hammaslääketieteellisen järjestelmän hampaiden seurauksena) ja epämuodostumaksi. Jälkimmäisiin kuuluvat stomatogeeniset, otogeeniset, tonsilogeeniset, rhinogeeniset, dermatogeeniset (vaikuttavat vastaavasti suun limakalvoon, korvaan, mandeleihin, nenään, ihoon).
- Yleisyys . Kun otetaan huomioon leviäminen, röyhkeä lymfadeniitti on eristetty (paikallinen), alueellinen (useita solmuja on mukana yhdellä tai vierekkäisellä alueella) ja yleistetty (vaikuttaa 3 tai useampia ryhmiä). Patologinen tila voi kattaa eri alueet: kohdunkaulan, submandibulaarisen, aksillaarisen, inguinalin jne.
- Imusolmukkeiden lisääntymisaste . Lymfoidisten muodostumien tulehdusvastetta arvioitaessa on tavallista kohdistaa useita asteita niiden kasvuun: 0,5 — 1,5 cm halkaisijaltaan (ensimmäinen); 1,5–2,5 cm (toinen); enintään 3,5 cm (kolmas).
Sairaus käy läpi useita kliinisiä ja morfologisia kehitysvaiheita. Ensinnäkin tapahtuu yksinkertainen (seroosi) lymfadeniitti, jolloin tulehdus muuttuu kurjaksi (paiseen). Ilman riittävää hoitoa adeno-flegmoni kehittyy.
Oireita kurpitseva lymfadeniitti
Röyhkeä prosessi on jatkuva seerumin prosessi, jota havaitaan organismin vastustuskyvyn heikkenemisen, ennenaikaisen hoidon, myöhäisen diagnoosin tai väärin valitun hoidon kanssa. Sairaus ilmenee yleisen hyvinvoinnin rikkomisena, kun lämpötila nousee kuumeisiin lukuihin (39 ° C), vilunväristykset, huonovointisuus, ruumiinsärky ja ruokahaluttomuuden väheneminen. Pallor, kuiva iho ja limakalvot, uneliaisuus, heikkous ja unihäiriöt osoittavat myös lapsen myrkytystä.
Vaikutusalueen tarkastus paljastaa turvotusta ilman selkeitä rajoja, mikä johtaa näkyvään epäsymmetriaan. Ihon yli tulehtunut keskittyä on hypereminen, jännittynyt, ei kerätty taittoon. Solmujen kärsimys on tuskallista, saa tiheän elastisen konsistenssin, muuttuu osittain liikkuvaksi periadeniitin vuoksi. Kudosten sulaminen (paiseutuminen) määräytyy turvotuksen keskellä olevan vaihtelun ilmiön — eksudaatin vaihtelun aikana nykimisen aikana. Ihon ja ympäröivien kudosten kanssa imusolmukkeita ei yleensä juoteta.
Joissakin tapauksissa paikallisten muutosten joukossa on mahdollista tunnistaa imusolmukkeiden (lymfangiitin) tulehdusvaurion merkit. Sitten voit nähdä, että infektio-portin laajennetulle solmulle on tiheä tuskallinen johto, joka määritetään ulkopuolelta lineaarisen punoituksen avulla (kapea kaistale iholla). Aktiivinen tulehdusreaktio primaarihäiriöiden alueella täydentää kliinistä kuvaa useista niihin liittyvistä oireista (suuontelon, kurkun, urogenitaalirakenteen jne. Puolelta).
komplikaatioita
Jos akuutti tulehdus ei keskeytä ajassa, kapseli sulaa läpimurtoon ympäröivään kuituun. Tässä tapauksessa on olemassa diffuusiprosessi, jota kutsutaan adenoflegmoniksi. Kohdunkaulan alueella lokalisointiin liittyy nopea virtaus, jossa on nopean leviämisen aiheuttama tunkeutuminen rajapintojen välissä. Läpimurtoeritys muissa anatomisissa vyöhykkeissä (elimissä, onteloissa) johtaa fistuloiden, paiseiden, mediastiniitin muodostumiseen. Infektio voi mennä laskimo-aluksiin (tromboflebiitti) tai päästä verenkiertoon septisopyemian kehittymisen myötä.
diagnostiikka
Alustava diagnoosi perustuu kliinisiin tietoihin — tutkimukseen (valitukset, taudin historia), lymfoidien muodostumien tutkimukseen ja tunnistamiseen. Ensisijaisen infektion todennäköisen sijainnin alue on fyysinen tarkastus. Rikkomusten syiden ja luonteen selvittämiseksi tarvitaan joukko laboratorio- ja instrumentointimenetelmiä:
- Yleinen verikoe . Yleiset tulehdukselliset muutokset elimistössä ovat leukosytoosi ja lisääntynyt ESR. Tasojen ja muiden indikaattoreiden (leukosyyttien siirtyminen vasemmalle, myrkyllinen granulosyytti-granulaatio) mukaan voidaan arvioida tartuntatautien vakavuutta. Bakteriaalinen patologia veren kliinisen analyysin tulosten mukaan ilmenee neutrofiilina ja virus — lymfooman monosytoosina.
- Ultrasonografia . Imusolmukkeiden ultraääni tekee mahdolliseksi määrittää koon, muodon, rakenteen, ääriviivat, esiintyvyyden syvyyden, suhteet läheisiin kudoksiin, komplikaatioiden esiintymisen. Doppler-ultraäänen mukaan röyhkeä lymfadeniitti liittyy solmikapselin koon kasvuun, tiivistymiseen ja sakeutumiseen, rakenteen heterogeenisuuteen epämuodostuneilla alueilla, vyöhykkeiden läsnäolosta, joilla ei ole täysin verenkiertoa.
- CT-skannaus vaikutusalueilla . Se on tarkin visualisointimenetelmä kliinisessä käytännössä. Tietokonetomografian avulla voit määrittää tulehtuneiden rakenteiden koon, sijainnin, paiseen esiintymisen, pussin leviämisen. Tunnistaa ensisijaiset muutokset keuhkoissa ja muissa elimissä.
- Imusolmukkeiden puhkeaminen . Abstenssin muodostumisen merkkien tunnistaminen edellyttää imusolmukkeiden diagnoosipunktiota. Tuloksena oleva eksudaatti tutkitaan mikroskooppisen ja bakteriologisen tutkimuksen avulla antimikrobisen herkkyyden määrittämisellä. Erityisten sairauksien sulkemiseksi pois lähetetään kudos, joka on otettu punk- tilla tai hienolla neulan biopsialla histologista analyysiä varten.
Tarkempaa tutkimusta varten määriteltiin USDG-imusolmukkeet, lymfografia, lymfoskintigrafia. Tietyn kasviston aiheuttaman utuisen lymfadeniitin diagnoosi edellyttää lisätekniikoiden käyttöä. Tuberkuloositaudit vahvistetaan tuberkuliinitesteillä (Mantoux, Koch, Pirque) ja syphilis vahvistetaan serologisilla reaktioilla (RW, RMP, ELISA, RPHA, RIBT).
Diagnoosi suorittaa kurjakirurgi, johon osallistuvat siihen liittyvien erikoisalojen lääkärit. Ensisijaisen prosessin lokalisoinnin vuoksi saattaa olla tarpeen kuulla hammaslääkäriä, otolaryngologia, ihotautilääkäriä jne. Jos epäilet tietyn etiologian, potilaan tulee käydä tartuntatautien asiantuntijalla, tuberkuloosin lääkärillä, venereologilla. Eri diagnoosi suoritetaan kroonisilla muodoilla, lymfadenopatioilla, joilla on lymfosyyttinen leukemia ja lymfogranulomatoosi, pahanlaatuisten kasvainten metastaasit. Hengittävä ateroma, paiseet ja flegmoni tulisi jättää pois.
Röyhtäisen lymfadeniitin hoito
Tehokas hoito saavutetaan vain monimutkaisella vaikutuksella patologiaan kirurgisten ja konservatiivisten menetelmien avulla. Adenoflegmonin ylittäminen tai läsnäolo on osoitus vaurion avaamisesta, puskurin tyhjentämisestä, haavan pesemisesta ja valuttamisesta. Nekroottiset kudokset ja tuhoutuneet solmut poistetaan. Operaatio suorittaa kirurgi sairaalassa paikallispuudutuksen yhteydessä.
Postoperatiivisessa jaksossa potilas tarvitsee sängyn lepotilaan, jossa on rajoitettu vaikutus kärsivällä alueella ja helposti sulava ruokavalio. Esitetyt antibakteeriset ja detoksifiointiterapiat, ei-steroidiset tulehduskipulääkkeet. Suorita ligaatio hyperosmolaarisilla ja antimikrobisilla voiteilla, käsittele ihoa antiseptikoilla. Elvytysjakso sisältää tietyn fysioterapian käytön (UHF, elektroforeesi, galvaaninen ja magneettinen hoito).
Ennuste ja ennaltaehkäisy
Abstenssi-lymfadeniitin oikea-aikainen ja monimutkainen korjaus tekee prognoosista suotuisan — täydellinen toipuminen tapahtuu, kun vaikutusalueen segmentin toiminta palautetaan. Purulenttisen lymfadeniitin kehittymistä voidaan ehkäistä aktiivisella seroosisen tulehduksen hoidolla, mikä säästää prosessin ja komplikaatioiden leviämisen edelleen. Ensisijaisia ennaltaehkäisytoimenpiteitä ovat kroonisten infektiokohtien (karies, tonsilliitti) kuntoutus, akuuttien tilojen järkevä hoito, vamman ehkäisy ja terveellinen elämäntapa.
Kirjallisuus
1. Yleinen kirurgia: oppikirja / Petrov S.V. — 2010. 2. Lymfadeniitti, lymfangiitti, limakalvon lymfadenopatia: proc. korvaus / N. N. Cherchenko et ai. — 2007. 3. Lymfadenopatia ja lymfadeniitti lapsilla: diagnoosi ja hoito / M.S. Savenkova, A.A. Afanasyev, A.K. Abdullaev, L.Yu. Edullinen // Vaikea potilas. — 2008 — №12.4. Kohdunkaulan lymfadeniitin / Skorlyakov VV, Babiev VF, Keschyan SS, Stagnieva IV, Boyko N.V. diagnosointi ja taktiikka. — 2017. — №16.
Koodi ICD-10
L04

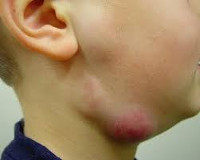 Myrkyllinen lymfadeniitti
Myrkyllinen lymfadeniitti