Hemolyyttinen keltaisuus
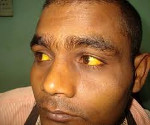
Hemolyyttinen keltaisuus — vaihtoehtoisen suprahepaattisen keltaisuuden oireyhtymä, jotka johtuvat erytrosyyttien hemolyysistä. Manifestoidaan ihon ja limakalvojen yellowness ja paleness, splenomegaly, virtsan ja ulosteiden tummuminen, hemolyyttiset kriisit. Diagnoidaan yleisellä verikokeella, määrittää epäsuoran ja kokonaisbilirubiinin pitoisuus, Vatsan elinten ultraäänitutkimus. Hoidon aikana kortikosteroideja, sytostaatit, antibiootit, maksan entsyymien aktivaattorit, infuusio ja fototerapia, verensiirto. Todistuksen mukaan viettää Splenectomy.
- Hemolyyttisen keltaisuuden syyt
- synnyssä
- luokitus
- Hemolyyttisen keltaisuuden oireet
- komplikaatioita
- diagnostiikka
- Hemolyyttisen keltaisuuden hoito
- Ennuste ja ennaltaehkäisy
Hemolyyttinen keltaisuus
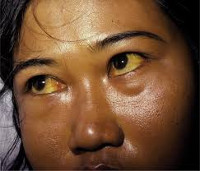
hemolyyttis (pleyoholicheskaya) keltaisuus kehittyy, kun vapaat bilirubiinitasot ylittyvät, jotka voivat konjugoida vapaana maksassa. Normaaleissa olosuhteissa ihmiskehossa tuhotaan 100-200 miljoonaan. punasoluja tunnissa, samanaikaisesti punasolujen eliniän on keskimäärin 120 päivää. 1 g hemoglobiinista, vapautuu hemolyysin aikana, 35 mg konjugoitua pigmenttiä muodostuu (noin 250-350 g/päivä). Maksa on 3-4-kertainen funktionaalinen reservi ylimääräisen bilirubiinin sitoutumiseen. Lyhentämällä punasolujen elämää, niiden nopeutetun tuhoutumisen pigmenttipitoisuus ylittää maksan konjugointikynnyksen rajan, epäsuora bilirubiini kerääntyy veressä, kudoksiin, johon liittyy ominainen kliininen kuva.
Hemolyyttisen keltaisuuden syyt
Tauti kehittyy hemolyysin taustalla suuren epäsuoran bilirubiinin muodostumisen myötä, jolla ei ole aikaa konjugoida hepatosyyttien kanssa. Kynttilän hemolyyttinen muoto johtuu samoista etiologisista tekijöistä, että patologiset tilat parantavat verisuonien intravaskulaarista tai ekstravaskulaarista tuhoamista. Hematologian ja gastroenterologian alan asiantuntijat tunnistavat seuraavat häiriöiden syyt:
- Perinnölliset punasolujen ja hemoglobiinin puutteet. Hemolyysi voi johtua geneettisesti määritetyistä entsyymiopatieista (pyruvaattikinaasipuutos, glukoosi-6-fosfaattidehydrogenaasi), erytrosyyttikameroiden maksukyvyttömyys (perinnöllinen mikrosperosytoosi, acanthocytosis, elliptocytosis, paroxysmal night hemoglobinuria). Hemolyyttistä keltaisuutta esiintyy myös hemoglobiinipotilaissa (talassemia, sirppisoluanemia jne.).
- Hemolyyttisten plasmatekijöiden vaikutukset. Hemolyysireaktio johtuu vastasyntyneiden hemolyyttisen sairauden vasta-aineista ja isone-yhteensopivan veren verensiirrosta, tuhkarokko-taudinaiheuttajien hemolysiinit, vihurirokko, sepsis, sikotauti, leptospiroosia, malaria plasmodia, käärme ja muut hemotoksiset myrkyt (vetysulfidia, arsenikki, johtaa, fosfori, aniliini, nitrobentseeniä), Erytrosyytit tuhotaan useiden lääkeaineiden vaikutuksesta (sulfonamidit, antipyreetit, kiniini).
- Runsaat hematoomat, verenvuoto, sydänkohtauksia. Vapaan bilirubiinin lisääntynyt muodostuminen liittyy veren komponenttien massiiviseen hajoamiseen suurien klustereiden resorptiossa kudoksissa, parenkymaaliset elimet, kehon onteloita. Hemolyyttistä suprahepaattista keltaisuutta monimutkaistaa massiivinen ruoansulatuskanavan verenvuoto, aortan aneurysma, sydäninfarkti, valo, verenvuotoinen aivohalvaus, hemopleura. Yleensä tämä tila liittyy olemassa olevaan tautiin, vahinko.
- Punasolujen mekaaninen tuhoaminen aluksissa. Punasolut kuuluvat intravaskulaariseen hemolyysiin, kun ne puristuvat perifeerisiin verisuoniin, luiden ulkonemien vieressä (marssi hemoglobinuria), verenkierron turbulenssi proteesiannoksen sydämen vajaatoiminnassa. Hemolyysi esiintyy myös punasolujen kulkeutumisen aikana DIC: n arterioleissa tapahtuvan fibriinikertymien kautta, hemolyyttinen ureeminen oireyhtymä, tromboottinen trombosytopeeninen purppura.
Joillakin potilailla havaittiin punaisten verisolujen tuhoutumista suprahepaattisen keltaisuuden kehittymisen vuoksi kliinisessä mielessä eri paikallistumisen pahanlaatuisissa kasvaimissa, leukemia, lymfoproliferatiiviset häiriöt, haitallinen anemia addison-birmer, sidekudoksen systeemiset patologiat. Hemotoksisella vaikutuksella on voimakkaita ionisoivia vaikutuksia säteilyvaurioissa, sädehoito. Fysiologinen keltaisuus esiintyy vastasyntyneillä, joilla on lisääntynyt hemolyysi hemoglobiinilla maksan entsyymien vähäisen aktiivisuuden taustalla.
synnyssä
Hemolyyttisen keltaisuuden kehityksen perusta on maksasolujen suhteellinen toiminnallinen vajaatoiminta, ei kykene sitomaan suurta määrää vapaata bilirubiinia, erytrosyyttien hemolyysi. Lisä patogeneettinen tekijä on pigmentin intrasellulaarisen kuljetuksen rikkominen hepatosyytteissä sen suurella pitoisuudella. Tämän seurauksena ei-konjugoitu bilirubiini sitoutuu albumiiniin ja kiertää veressä veteen liukenemattomien bilirubiini-albumiini-kompleksien muodossa, joka ei voi erittyä virtsaan.
Rasvaliukoinen vapaa pigmentti tunkeutuu helposti solu- ja mitokondriokalvoihin, tahrii keltaista ihoa ja limakalvoja, rikkoo oksidatiivisen fosforylaation prosesseja, proteiinisynteesi, solun transmembraanipotentiaali. Aivojen ytimien vaurioituminen, erityisen herkkä epäsuoran bilirubiinin toksiselle vaikutukselle, johtaa enkefalopatian kehittymiseen (ydintutkimus) joilla on vaikeita neurologisia oireita. Albumiinin sitoutumiskyky on riittämätön epäsuoralla hyperbilirubinemian suhteen enemmän kuin 260-550 μmol/l.
Pigmentin aktiivinen konjugaatio maksassa liittyy sen lisääntyneeseen erittymiseen suolen lumeen, jolloin muodostuu urobilinogeeniä ohutsuolessa ja sitten stercobilinogeeni — paksuina. Liiallinen määrä verensokeriin imeytyvää urobilinogeenia, jota hepatosyytit eivät voi täysin poistaa, edelleen kiertää veressä. Korkea erittyminen virtsa stercobilinogeenissa, imetään hemorrhoidal suonissa, ja stercobiliini ulosteessa antaa ulosteelle tyypillisen ruskean värin. Sen jälkeen kun hepatosyyttien kykyä erittää suoraan on kyllästynyt (konjugoitua) sikiön sidosdiffuusiossa pigmentin sidottua muotoa veressä tapahtuu.
luokitus
Hemolyyttisten keltaisuusmuotojen järjestelmällistäminen ottaa huomioon etiologiset tekijät, jonka vaikutuksesta hemolyysi tapahtui. Tämän lähestymistavan avulla voit valita optimaalisen terapeuttisen taktiikan, taudin perussyiden maksimaalinen kompensoiva vaikutus. Gastroenterologit ja hematologit erottavat seuraavan hemolyyttisen suprahepaattisen keltaisuuden tyypit:
- Hemolyyttinen ruumiillista keltaisuutta. Liittyy erilaisiin punasolujen vajaatoimintaan — puutos tai entsyymijärjestelmien toiminnan puute, hemoglobiinivikoja, kalvorakenteet. Virtsanmuodostuskykyinen keltaisuus johtuu yleensä geneettisistä poikkeavuuksista, niiden hoito on pääosin oireita.
- Hemolyyttinen ekstratumuskulaarinen keltaisuus. Punasolujen tuhoaminen johtaa erilaisten ulkoisten tekijöiden toimintaan — vasta-aine, mikrobien toksiinit, hemolyyttiset myrkyt, mekaaniset kuormat. Yksittäisten oireiden poistamisen lisäksi se mahdollistaa menetelmien käytön, joilla pyritään etiopatogeenin poistamiseen ja hemolyysin yksittäiseen patogeneesiin.
- Hemolyyttinen peräaukon keltaisuus. Taustalla on punaisten verisolujen massiivinen hajoaminen alueilla, joilla on verenvuoto. Yleensä vaikeuttaa vakavien vammojen ja muiden hätätilanteiden kulkua. Yliherkkän keltaisuuden kehittymisen ennustaminen mahdollistaa ennaltaehkäisevän hoidon estääkseen lisäkomplikaatioita.
Hemolyyttisen keltaisuuden oireet
Tyypin tunnusomaista oireita — vaalean ihon ja sitruunankeltaisen ihon värin, sidekalvo ilman kutinaa. Useimmat suprahepaattisen keltaisuuspotilailla on tumma virtsa. Keskivaikea vatsakipu voi ilmetä, dyspeptiset häiriöt – pahoinvointi, röyhtäily, ripuli. Taudin paheneminen (hemolyyttinen kriisi) kliinisesti ilmenevä kuumeinen kuume, päänsärky, lihaskipu, voimakas kipu vasemmassa hypochondriumissa johtuen suurennetusta pernasta. Jos tauti aiheutuu akuutista myrkytyksestä kemiallisilla yhdisteillä tai lääkkeillä, liittyä myrkytysoireisiin tietoisuuden masennuksen muodossa koomaan saakka, vaikea takykardia, laskeva verenpaine, hengitys- ja virtsatiet.
komplikaatioita
Potilaan suprahepaattisen keltaisuuden lisääminen aiheuttaa ruuhkautumisen riskiä sappirakossa, joka johtaa pigmenttikiven muodostumiseen ja sappitiehyiden tukkeutumiseen. Hemolyyttisen keltaisuuden komplikaatiot voivat olla myrkyllinen nefropatia, johon liittyy akuutti munuaisten vajaatoiminta, kehittyy veren biokemiallisen koostumuksen voimakkailla häiriöillä ja myrkyllisten yhdisteiden kerääntymisellä. Pitkäaikainen taudin kulku voi aiheuttaa maksan vajaatoimintaa, jossa ruumiin kaikki toiminnot ovat voimakkaasti estyneitä, mikä on kliinisesti ilmennyt kakeksia, dystrofisia muutoksia, pysyviä metabolisia häiriöitä. Pleiocholic keltaisuutta joskus monimutkaistaa bilirubiini enkefalopatia johtuen aivojen toksisuutta.
diagnostiikka
Diagnoosi ei ole vaikeaa tyypillisen taudin kliinisen kuvan läsnä ollessa. Hemolyyttisen keltaisuuden tunnusmerkki — Iterisen värjäytymisen ihoon ilman kutinaa ja suurennettua maksa. Diagnostisella haulla pyritään tunnistamaan taudin perussyitä. Tutkimussuunnitelmaan sisältyy seuraavat instrumentaaliset ja laboratoriotavat:
- Yleinen verikoke. Tutkimuksen aikana hemoglobiinin ja punasolujen määrän voimakas väheneminen määritettiin samanaikaisella kasvulla retikulosyyttien pitoisuuteen yli 1%. Kun morfologinen arviointi voidaan havaita, tietyt solut, osoittaen tietyntyyppistä hemolyyttistä anemiaa: spherocytes, mishenevidnye, sirppi solu. Akuutissa ajassa ja autoimmuuniprosesseissa havaitaan leukosytoosia muuttamalla vasemmalle.
- Biokemiallinen veritesti. Suprahepaattisen keltaisuuden patognomoninen merkki — vapaan bilirubiinipitoisuuden lisääntyminen. Tutkimus mahdollistaa sairauden vakavuuden määrittämisen bilirubiinin kokonaismääränä: jopa 80 umol/l — valo, 80 — 150 umol/l — keskikokoinen, yli 150 umol/l — vakava muoto. Taudin hemolyyttinen luonne osoitetaan LDH-5-pitoisuuden lisääntymisellä, joka vapautuu tuhoutuneista punasoluista, ja haptoglobiinin väheneminen.
- Vatsan ultraääni. Kun playkocholinen keltaisuus ultraäänellä, pernan merkittävän lisääntymisen määräytyy tavallisesti normaalin maksan koon ja maksan parenchyn rakenteen perusteella. Sonografisesti on myös mahdollista havaita hepatoareettisen järjestelmän sairaudet, joka voidaan yhdistää hemolyyttiseen patologiaan: gallstone-tauti, cholecystitis, maksan kuitumainen vaurio, muutoksia maksan aluksissa.
ALT-pitoisuus, ASAT, alkalinen fosfataasi tavallisesti normaaleissa rajoissa. Virtsan yleisessä analyysissä havaitaan sterkobilinogeenin ja urobiliinin korkea pitoisuus, ei bilirubinuria. Kopio-ohjelma osoittaa lisääntyneen stercobilin määrän. Keltaisen maksan kattavaa arviointia varten CT voidaan suorittaa, MRI, cholangiopancreatography. Lisäksi tutkittiin erytrosyyttien osmoottista resistenssiä, joka kasvaa talassemian myötä ja pienenee hemolyyttisen spherosyyttisen anemian vuoksi. Coombs-testissä voidaan havaita anti-erytrosyytti-vasta-aineita.
Differentiaalinen diagnoosi toteutetaan Gilbertin oireyhtymän kanssa, parenchymal ja mekaaninen keltaisuus, samoin kuin sairauksia, jotka voivat aiheuttaa tällaisia hyperbilirubinemiaa — maksatulehdus, leptospiroosia, infektiivisen mononukleoosin infektiomuoto, pseudotuberculosis, yersinioosi, amebiasis, gallstone-tauti, maksan ja vater nännin kasvaimet. Hematologi neuvoo gastroenterologin suuntaa potilaan todistuksen mukana, hepatologist, tartuntatautien erikoislääkäri, onkologi, toksikologi, nukutuslääkäri, vatsanlääkäri, geneetikko.
Hemolyyttisen keltaisuuden hoito
Suositeltu kompleksihoito, mahdollistaen mahdollisuuksien mukaan hemolyysin syyn poistamisen, vaikuttaa patogeenisiin yhteyksiin, lopeta hengenvaaralliset oireet. Suprahepaattisen keltaisuuden hemolyyttisten muotojen hoito on tavallisesti konservatiivinen ja yhdistetään ruokavaliohoitoon, jonka tarkoituksena on säilyttää maksan normaali toiminta. Merkittävä rasva tai rasvan täydellinen poistaminen, paistettu, mausteisia ruokia, tuotteet, joka sisältää paljon karoteenia ja karkeaa kuitua. Hemolyyttisen anemian ja keltaisuuden mahdollisen syyn vuoksi hoitosuunnitelma sisältää:
- kortikosteroidit. Immunosuppressiivisen hormonihoidon tarkoitus on perusteltu autoimmuunisairauksien diagnosoinnissa, mikä herättää hankittua hemolyyttistä anemiaa. Joillakin keltaisella potilailla sytotoksiset lääkkeet ovat tehokkaampia.
- antibiootit. Käytetään hemolyysiin, bakteerien aiheuttamien toksiinien vaikutuksesta. Suositeltavat varat, bilirubiinin ei-kilpailukykyinen siirtyminen glukuronihapon yhdisteistä. Valmisteet amfenikoryhmistä, kefalosporiinit, sulfonamideja käytetään varoen.
- Infuusiohoito. Hemolyyttisten myrkyllisten alkuperää olevien prosessien kanssa. Kolloidisten ja kiteisten liuosten käyttöönottoa täydennetään tarvittaessa pakottamalla diureesia, enterosorbents, vasta-aineita sitovien myrkyllisten aineiden osalta, hemosorption, plasmafereesin, hemodialyysiä.
- Maksaentsyymi-induktorit. Aktivoi mikrosomaalinen entsyymijärjestelmä, joka liittyy sytokromi P450: een. Hepatosyyttien metabolian lisääntymisen myötä bilirubiinin sitoutuminen paranee, verenkiertoa. Entsyymi-stimulaatio on tehokas maksan funktionaalisen reservin läsnäollessa.
- valohoitoa. Tavoitteet vähentää hyperbilirubinemiaa. Käytetään bilirubiinin lisäämiseen myrkyllisiin ja myrkyllisiin pitoisuuksiin. Edistää konjugoimattoman pigmentin muuntamista vesiliukoiseen isomeeriseen muotoon, joka erittyy munuaisissa ja maksassa ilman albumiinikompleksien muodostumista.
- Vaihda verensiirto. Yleensä suoritetaan immuunihemolyyttisissä olosuhteissa kriittisellä vapaalla bilirubiinipitoisuudella hermojärjestelmässä. Jopa 70 voidaan korvata yhdellä menettelyllä% BCC, minkä vuoksi bilirubinemia vähenee, punasolujen alijäämää täydennetään, lopetti hypoksia.
- splenektomiaan. Kirurginen hoito on osoitettu vakavalle hemolyyttiselle aivokudoksen keltaisuudelle potilailla, joilla on perinnöllisiä erytrosyyttien fermentopatiat ja membranopatiat. Pernan poistaminen eliminoi punaisten verisolujen tuhoutumisen elimen kylkiluissa ja niiden hyödyntämisen makrofageilla.
Ennuste ja ennaltaehkäisy
Koska suprahepaattisen keltaisuuden hemolyyttinen variantti ilmenee usein perinnöllisen anemian taustalla, joita on vaikea hoitaa, taudin ennuste katsotaan vakavaksi. Täydellinen elpyminen havaitaan potilailla, joilla ei ole vakavia vaihtovirtapotilailla ilman peruuttamatonta epänormaalia maksan toimintaa. Hemolyyttisen keltaisuuden erityinen profylaksia ei ole kehittynyt. Taudin ehkäisemiseksi on välttämätöntä suorittaa hemolyyttisen anemian ajankohtainen diagnoosi ja monimutkainen hoito, vakavia tartuntatauteja, seuraa verensiirtojen vertailukelpoisuutta koskevia sääntöjä, Vältä polypragmasyyttä ja mahdollisten hemotoksisten lääkkeiden määräämistä.
