Burulin haavauma
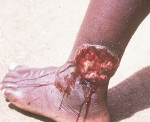
Burulin haavauma – dermatologinen tartuntatauti, joka aiheutuu jonkin tyyppisistä mykobakteereista aiheutuneesta vahingosta. Käytetään pääasiassa kuumissa trooppisissa maissa kostealla ilmastolla. Tämän tilan oireita ovat haavat, joiden nekroottiset sisällöt ovat pohjassa, jotka johtuvat pääasiassa polven ja kyynärpäiden nivelten pintojen ihosta. Iho-oireiden diagnosointi dermatologisella tutkimuksella, tutkimalla potilaan historiaa, bakteerologinen tutkimus vastuuvapaudesta haavaisilta fociilta. Tautiohoito suoritetaan antibiooteilla, niiden tehokkuus voi kuitenkin olla riittämätön täyden hyödyntämisen kannalta. Käytetään myös paikallista hoitoa antiseptisten liuosten kanssa, vakavissa tapauksissa on osoitettu patologisten focijen kirurginen poisto.
Burulin haavauma
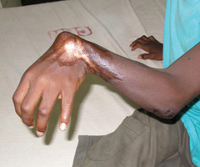
Burulin haavauma – endemisen dermatologisen taudin, joka kuuluu ihon mykobakterioosiin, joita on havaittu vain Afrikan tietyillä alueilla, mutta tällä hetkellä vallitsee yli 25 maassa. Ensimmäiset patologian oireiden kuvaukset ovat peräisin vuodelta 1898, mutta vakavampi tutkimus aloitettiin vasta vuonna 1948, kun Australian lääkäri P. McCallum pystyi eristämään ja hoitamaan taudin aiheuttavan aineen. Buruli haava sai nimensä 60-luvulla, kun samannimisellä Ugandan alueella syntyi todellinen epidemia tästä dermatologisesta tilasta. Nykyään tämä tauti on löydetty useissa Päiväntasaajan Afrikan maissa, tietoja on saatavissa patologisista taudinpurkauksista Kaakkois-Aasiassa ja Australiassa, yksittäisiä tapauksia kuvataan Kiinassa. Buruli-haavojen leviäminen edistää lämmin ja kostea ilmasto sekä suuri määrä säiliöitä, joilla on pysyvää vettä alueella. Infektio tapahtuu kontaktissa, mykobakteereja voidaan siirtää henkilökohtaisesti kosketuksen kautta, tavallisten tavaroiden käyttö, sekä kosketuksiin saastuneen veden tai maaperän kanssa.
Buruli-haavan syyt
Mycobacterium Mycobacterium ulceransin aiheuttama Buruli-haavauma, tämä taudinaiheuttaja on samankaltainen, ja merkittävät erot ryhmään kuuluvista muista mikro-organismeista. Kuten muutkin mykobakteerilajit (esimerkiksi, tuberkuloosin ja lepron patogeenit), Mycobacterium ulcerans on haponkestävä mikro-organismi, jolla on hyvin hidas kehitys. Ravintoaineiden kylvöllä havaittavia pesäkkeitä kasvaa 7-12 viikossa. Samanaikaisesti Buruli-haavan taudinaiheuttajan tauti ei pysty parantamaan makrofagien ja muiden solujen sisällä, kuten muutkin mykobakteerit, ja toisin kuin ne, erittää aktiivista eksotoksiinia (mycolactone), jolla on sytolyyttinen vaikutus (erityisesti adiposyyttien suhteen – rasvasoluja, saatavilla ihonalaisessa rasvakudoksessa). On ohjeita, että Mycobacterium ulceransin tuottama toksiini on immunosuppressiivisia ominaisuuksia, mikä helpottaa infektiota ja vaikeuttaa merkittävästi taudin kulkua monissa haavaisimmissa kohdissa.
Sellaisia mykobakteereja, jotka ovat luonnossa, ei ole tähän mennessä tunnistettu. Oletettavasti, että se voi olla vettä pysähtyneistä lampeista, vesieläimiä ja joitain eläimiä – etenkin, Burulissa haavautunut patogeeni havaittiin koalassa ja kengurussa Australiassa. Tämä epävarmuus vaikeuttaa epidemiologien kehittymistä ennaltaehkäisyssä ja epidemiologisissa toimenpiteissä endemisilla alueilla. Tällä hetkellä selittämättömällä on myös buruli-haavan esiintyminen räjähdysmäisesti 1900-luvun toisella puoliskolla, kun tämä patologia useista pienistä afrikkalaisista fokaaleista levisi laajalle alueelle Ugandasta Australiaan – harkittu, että tämä johtui maahanmuuttovirtojen lisääntymisestä ja maiden välisestä kaupasta.
Infektio Buruli-haavojen patogeenin kanssa tapahtuu läpi «sisäänkäyntiportti» – voi olla hankauksia iholla, leikkaukset, hyönteisten puremat ja muut vammat. Erityisen vaarallisia ovat syvät vammat, ihonalaiseen rasvakudokseen, koska mycobacterium ulceransilla on affiniteetti lipidipitoisiin kudoksiin. Buruli-haavojen pitkäaikaistutkimukset paljastivat sen, että tämän taudin kehittyminen edellyttää usein elimen heikentymistä tiettyjen tekijöiden vuoksi. Nämä voivat olla ruokavalion proteiinien krooninen puute (nälkiintyminen), vitamiinin puute, loiset infektio (Loismadot), heikentäviä sairauksia (esimerkiksi, malaria). Tämä selittää, miksi Buruli-haavauma esiintyy useimmiten yleisesti köyhissä kehitysmaissa, joilla on alhainen terveydenhuolto ja sosiaaliturva?.
Buruli-haavojen oireet
Useimmissa tapauksissa Buruli-haavojen kehittyminen esiintyy aiemman ihovaurion paikan päällä, ja – tarpeeksi syvälle. Samaan aikaan kivuton tunkeutuminen muodostaa parantumisleikkauksen tai hankauksen paikan, kiinteä kosketusnäyttö ja sijaitsee ihon syvissä kerroksissa. Infektion aikaan ja infiltraation kehittymisen välillä on oireeton inkubointikausi, joka kestää useita päiviä 7-10 viikkoon. Buruli-haavan patologisen muodostumisen iho tulee ensin hyperpigmentoituna, sitten sinertävä johtuen laskimosta. Taudin tässä vaiheessa ei havaita subjektiivisia tai yleisiä oireita.
6-15 päivän kuluttua infiltraation muodostamisen jälkeen sen keskiosa pehmenee, haavainen leesio, jossa tiheä marginaalit ja nekroottiset massat pohjassa. Burulin haavaumilla nämä massat kuivuvat melko nopeasti, muodostaen mustan kuonon. Haavauma voi vaihdella muutamasta millimetristä 3-4 senttimetriin, mutta kärsivä alue on myös kivuton palpataatio. Yleensä, tappion haava Buruli aluksi yksin, joskus voi olla useita haavaisia pintoja erotettu toisistaan – tämä johtuu useiden ihoalueiden tartunnasta. Burulin haavojen tärkeä diagnostinen merkki on yleisten reaktioiden puuttuminen, mukaan lukien alueellinen lymfadeniitti – imusolmukkeita ei suurenneta ja kivuttomasti palpata.
Jos hoitamaton, buruli-haavojen komplikaatiot kehittyvät. Yleisimmin liittyvä toissijainen bakteeri-infektio, yleensä märkivä luonto. Tämän komplikaation merkkejä voivat olla ihottuma-alueen sykkivä kipu, kammottava haju ja pussi. Lymfadeniitti esiintyy, lämpötila voi nousta. Tällaisen komplikaation puuttuessa Burulin haavaumat voivat muodostua primaarisen vaurion ympärille – yleensä, ne ovat hieman pienempiä, mutta myös läpi kaikki kehitysvaiheet infiltraatiosta haavaumiin. Leesiot erotetaan toisistaan paksuuntuneella iholla, dermatologeille «ihon siltoja». Buruli-haavassa vakavissa tapauksissa toissijaisen infektion ja useiden leesioiden yhdistelmä voi uhata potilaan elämää ja aiheuttaa syy amputoitumaan.
Burulin haavojen diagnosointi
Buruluksen haavojen diagnosointi perustuu tutkimukseen potilaan tutkimuksen historiasta ja tuloksista, dermatologian erikoislääkäri tutkii, mikroskooppinen ja bakteriologinen tutkimus irrotettavasta ihon eroosiosta. Dermatologinen tutkimus paljastaa kivuttomia infiltraatteja (taudin alkuvaiheessa) tai haavaumia, peitetty kuivalla mustalla kuorella, etuoikeutettu lokalisointi – käsissä (harja, kyynärvarsi) ja jalat. aina (lukuun ottamatta toissijaisen infektion liittymistä) ei ole reaktiota alueellisista imusolmukkeista. Useimmissa tapauksissa haastatella potilasta, jolla on Buruli-haavauma, ilmenee, että taudin kehittymistä edeltää ihon huomattava tai syvä vammo. Usein samalla tavoin voit löytää tartunnan lähteen – samanlaisen patologian esiintyminen sukulaisten tai ystävien keskuudessa, oireiden kehittyminen uimisen jälkeen pysähtyneessä makean veden säiliössä jne.
Buruli-haavojen mikroskooppiseen tutkimiseen ne yrittävät ottaa materiaalia puhkeamisen reunasta – se muodostaa markkinarako, missä on kuolleen ihokudoksen kertyminen. Tärkein diagnoosimenetelmä on Zill-Nielsen-smear – Mycobacterium ulcerans muuttuu punaiseksi. mykobakteerit, jotka ovat buruli-haavojen aiheuttajia, yleensä, järjestetty yhdellä iskulla, pareina tai pitkien ketjujen muodossa. Näytteiden kylväminen ravintoalustalla (Lowenstein-Jensen) ja sen säilytys lämpötilassa 30-32 astetta 7-12 viikossa johtaa pienien vaaleanpunaisten pesäkkeiden esiintymiseen. Muiden mykobakteerien Buruli-haavojen aiheuttavien tekijöiden erilaistaminen johtuu siitä, että Mycobacterium ulcerans ei kykene hajottamaan ureaa ja vetyperoksidia ja resistentti perinteisille anti-TB-lääkkeille – para-aminosalisyylihappo (PAS), isoniatsidi. Viime aikoina tämän taudin määrittämiseen on käytetty polymeraasiketjureaktion tekniikkaa, joka mahdollistaa patogeenin DNA: n havaitsemisen – tätä menetelmää pidetään tarkimpana.
Burulin haavauman hoito
Burulin haavaeritys on varsin monimutkainen, koska taudinaiheuttaja on vähäinen alttius useimmille antibakteerisille aineille. Ensimmäisen rivin lääke tämän taudin hoidossa on rifampisiinin antibiootti, Kuitenkin sen tehokkuus on hyvin erilainen eri tapauksissa – nopeasta ja pysyvästä vaikutuksesta mykobakteerien lähes täydelliseen immuniteettiin. Muiden ryhmien antibiootit ovat vielä vähemmän tehokkaita Buruli-haavaumille. Tärkeä rooli tämän sairauden hoidossa on lisääntynyt kehon infektioiden vastustuskyky – tämä saavutetaan määräämällä immunostimulantteja, vitamiinivalmisteet, potilaan ravitsemus.
Buruli-haavan paikallista hoitoa voidaan tehdä vain yhdessä systeemisen antibioottihoidon kanssa. Pakkauksia erilaisten antiseptisten aineiden liuoksista (esimerkiksi, klooriheksidiiniä), hyvä vaikutus saavutetaan levittämällä hyytyneitä liuoksia – Se on hyvä puhdistusvaikutus. Edellä mainitut toimet helpottavat potilaan tilaa, mutta myös estävät Burulin haavojen komplikaatioiden aktiivisen ehkäisemisen, toissijaisena infektiona. Joissakin tapauksissa on suositeltavaa käyttää kirurgista hoitoa pitkäaikaisesti ilman konservatiivisen hoidon vaikutusta tai vakavia useita ihovaurioita. Se on tuotettu poistamalla tontteja, haavainen buruli, infiltraattien poisto ja sen jälkeen haavojen ompelu tai vikoja leikkaamalla ihon oksastus.
Haavojen ennuste ja ennaltaehkäisy Buruli
Ennustaminen Buruli haavauma, yleensä, epävarma, koska patologian oireiden vakavuus riippuu monista tekijöistä – arvo «sisäänkäyntiportti», kehon vastustuskyky tartunnalle, potilaan ikä jne. Oikea-aikaisen hoidon aloittamisen jälkeen havaitaan joskus haavan paranemisen riittävän nopea paraneminen, mutta useimmissa tapauksissa ihon haavaumat jatkuvat useita viikkoja. Erityisen vaikeissa tapauksissa (Burulin haavojen useilla leesioilla ja toissijaisen infektion lisäämisellä) myrkyllisen sokin mahdollinen kehitys, raajojen kyynärpää, sepsis, joka uhkaa potilaan elämää. Menetelmiä tämän taudin ehkäisemiseksi kehitetään vasta, BCG-rokotetta on yritetty käyttää endeiinisilla alueilla. Se antoi väliaikaisen immuniteetin Burulin haavaumaa vastaan, kuitenkin sen kesto oli vain 4-6 kuukautta. WHO etsii parhaillaan tehokasta rokotetta, ja Mycobacterium ulceransin tutkimusta tämän patologian esiintyvyyden vähentämiseksi.
